胰島素阻抗是人體的一種保護機制?
目前越來越多證據顯示致肥胖環境(高精緻飲食及低體能活動等)( Obesogenic environment),基因及表觀基因(epigenetics),引發胰島β細胞的高反應性(hyper-responsiveness Islet β-cell) 而導致高胰島素血症(Hyperinsulinaemia)。這也是造成「胰島素抗性」及「代謝症候群」主要驅動因素…
而代謝症候群或高胰島素血症(Hyperinsulinaemia)也引發了這些下游的慢性疾病,例如:第II型糖尿病(T2D),心血管疾病(CVD),非酒精性脂肪性肝病/非酒精性脂肪性肝炎(NAFLD / NASH)和多囊卵巢綜合徵(PCOS)等。

胰島素阻抗是人體的一種保護機制?
現代化社會中的人們由於飲食及生活型態的影響,罹患糖尿病的人口迄今不斷攀升,而目前有一些學者認為胰島素阻抗,從進化的角度來看原本是人類生存中的一種生理適應保護機制 。但在現代文明環境下(高熱量高精緻飲食及低體能活動等)這樣的機制被持續慢性的被激活,最終導致第II型糖尿病。
近年來有學者提出了關於II型糖尿病致病機制的新假設,就是所謂的熱量中毒(Caloric intoxication).
在目前的環境中,高熱量攝取,低體力活動和慢性壓力等,造成脂肪組織中多餘脂肪的儲存遠遠超過其儲存能力和脂質調節。然而脂肪儲存庫中的脂質過載,而導致脂肪細胞功能障礙及引發脂質溢出至週圍組織,造成整體的慢性發炎狀態。
然而,當營養熱量不再以安全的方式儲存時,就會造成多餘能量的異位儲存(Ectopic fat storage),特別是儲存在胰臟或肝臟中的內臟脂肪,這是在第II型糖尿病的發展中起著重要作用。
第II型糖尿病的特徵在於體循環中葡萄糖,脂質和游離脂肪酸的水平逐漸增加,其對體內的細胞和組織具有毒性作用,即所謂的醣脂毒性(Glucolipotoxicity):換言之,就是所謂的熱量中毒狀態(Caloric intoxicated state)。
重點來了,目前的研究認為人體產生胰島素阻抗是為了保護心肌細胞。心臟為了保護心肌細胞免於心肌細胞能量毒性損傷(Myocardial fuel toxicity),產生了胰島素阻抗,不要讓過多的能量進入心肌細胞,造成心臟損傷。簡單來說就是如果沒有胰島素阻抗,你也活不了了。
在誘導胰島素抗性的初期及中期,胰臟的β細胞通過增加胰島素產生來響應以將血糖維持在正常水平,這就是所謂的高胰島素血症(Hyperinsulinemia)。這使得身體能夠在不同特異性的器官組織之間分配能量,例如在脂肪組織中增加的相對胰島素效應和增加的能量儲存,同時心臟受到更好的保護。
我們可以看得出來這是身體的兩難,一方面增加胰島素阻抗一方面又增加更多胰島素的生產,這是為了心臟的防禦也增加了其他器官的負擔。
到了胰島素抗性的中晚期,就是所謂的胰島素分泌衰竭期,一旦進入這個階段,大多數的糖尿病患者都需要用胰島素治療來控制好血糖。
目前越來越多證據顯示致肥胖環境(高精緻飲食及低體能活動等)( Obesogenic environment),基因及表觀基因(epigenetics),引發胰島β細胞的高反應性(hyper-responsiveness Islet β-cell) 而導致高胰島素血症(Hyperinsulinaemia)。這也是造成「胰島素抗性」及「代謝症候群」主要驅動因素。圖二
而代謝症候群或高胰島素血症(Hyperinsulinaemia)也引發了這些下游的慢性疾病,例如:第II型糖尿病(T2D),心血管疾病(CVD),非酒精性脂肪性肝病/非酒精性脂肪性肝炎(NAFLD / NASH)和多囊卵巢綜合徵(PCOS)等。
這裡有個小故事.
你可以把「人體」想像成一個「小宇宙」,人體的每顆「細胞」就是小宇宙中的「星球」。然而在小宇宙星球上的「人口」就等於身體中的「熱量」(葡萄糖,脂質和游離脂肪酸)。當小宇宙中或星球的人口(熱量)不斷的增加,這等同於人體細胞熱量中毒狀態(Caloric intoxicated state).在這種情況下,細胞(星球)將面臨滅亡。
人體(宇宙)為了存活,起動了「薩諾斯(Thanos)模式」,就是所謂的「胰島素抗性」。這讓宇宙中的星球(細胞)中人口(熱量)減半,來減緩宇宙或星球的毀滅。


———————————————-
以下將更進一步的討論糖尿病治療的概念框架,主要內容來自以下這篇論文。個人認為非常值得參考。
Insulin resistance and insulin hypersecretion in the metabolic syndrome and type 2 diabetes:Time for a conceptual framework shift
https://doi.org/10.1177/1479164119827611
目前有學者把糖尿病分成五種類型,包含嚴重自體免疫 (SAID),嚴重胰島素缺乏 (SIDD),嚴重胰島素阻抗 (SIRD),輕微肥胖相關 (MOD)及輕微年齡相關 (MARD)。
以下這篇論文將糖尿病更簡單的分成兩種。
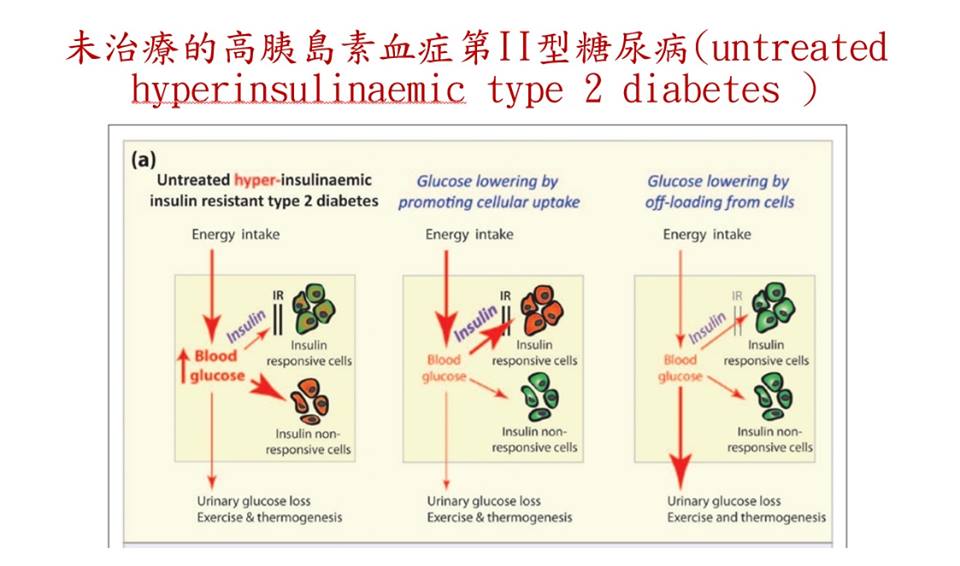
1. 未治療的高胰島素血症第II型糖尿病(untreated type 2 diabetes (T2D) with hyperinsulinaemic diabetes)。
2. 未治療的低胰島素血症第II型糖尿病(untreated hypoinsulinaemic T2D)。
而我們人體中的對胰島素的反應也可以分成兩種細胞。
1. 胰島素反應細胞(insulin-responsive cells): 心肌細胞和骨骼肌細等。
2. 胰島素無反應細胞(insulin non-responsive cells): 內皮細(Endothelial cells),大小血管等。
———————————————
(A) 未治療的高胰島素血症第II型糖尿病(untreated type 2 diabetes (T2D) with hyperinsulinaemic diabetes)。
在(a)左圖我們可以觀察到胰島素抗性(IR)保護胰島素反應細胞,例如心肌細胞和骨骼肌細胞免受營養熱量過載,不要讓過多的能量進入心肌細胞,造成心臟損傷。 然而,人體的高血糖對胰島素無反應的細胞如內皮細胞(大小血管等)不受保護作用,長期下來就會導致心血管疾病、腦血管疾病、視網膜病變、神經病變及腎病變等慢性疾病。
而(a)中圖的情況是通過高劑量胰島素治療,來降低胰島素抗性(IR).而這種情況可以「降低胰島素無反應細胞」(insulin non-responsive cells) 損傷,但「胰島素反應細胞」(insulin-responsive cells)就無法受到保護,心肌細胞就會受到營養熱量過載的影響,引發所謂的代謝心肌病變(metabolic cardiomyopathy)。這是人體的兩難,這或許是為什麼一些研究認為非常嚴格控制血糖,反而有較高死亡率。
Effects of intensive glucose lowering in type 2 diabetes.
N Engl J Med 2008; 358: 2545 – 59.
Effects of intensive glucose lowering in the management of patients with type 2 diabetes mellitus in the Action to Control Cardiovascular Risk in Diabetes (ACCORD) trial.
Circulation 2010; 122: 844 – 6
(a)右圖是一般認為最好的情況.
1. 透過減少葡萄糖進入血液: 減少高熱量高精緻飲食,低糖飲食,α-葡萄糖苷酶抑製劑(α-glucosidase inhibitors)及減肥手術等。
2. 透過一些途徑讓葡萄糖從血液中清除: 生活型態改變,增加體能活動,運動,SGLT2抑製劑促進尿液葡萄糖排出和激活棕色脂肪組織等)。
這種雙管齊下的作法,可以避免所有胰島素反應或無反應細胞的組織損傷,也可以得到最佳的血糖控制狀態。
———————————————
(B) 未治療的低胰島素血症第II型糖尿病(untreated hypoinsulinaemic T2D)。
在(b)左圖發生對低胰島素的飢餓反應下,其中游離脂肪酸(FFA)從脂肪組織釋放增加,肝酮體產生增加;心肌細胞和骨骼肌細胞缺乏葡萄糖,轉而使用FFA和酮體作為能量.然而內皮細胞未受到高血糖的保護。
(b)中圖,在這種情況下,「胰島素治療」將防止飢餓反應(starvation response),使胰島素反應細胞(insulin-responsive cells): 心肌細胞和骨骼肌細等營養狀態正常化並防止內皮細(Endothelial cells)的葡萄糖毒性。
(b)右圖,運用嚴格降低血中葡萄糖降低的方法,即從細胞中卸載葡萄糖(例如通過非常低的碳水化合物飲食或禁食)以及血液中的葡萄糖清除(例如SGLT2抑製劑)將加劇低胰島素血症T2D中的飢餓反應並誘導血糖正常的酮症酸中毒(Euglycaemic ketoacidosis)。
我個人認為生酮飲食或極低碳飲食在「低胰島素血症第II型糖尿病」這一類的病人還是會有風險的,特別是這類的患者實行生酮飲食又加上斷食,或者有加上SGLT2抑製劑等藥物,會引發酮酸中毒的機率就會增加。以下已經有一些論文或各案的發表.
Life-threatening ketoacidosis in patients with type 2 diabetes on LCHF diet
Bonikowska K, et al. Lakartidningen. 2018
Ketoacidosis associated with low-carbohydrate diet in a non-diabetic lactating woman: a case report
doi: 10.1186/s13256-015-0709-2
EUGLYCEMIC DIABETIC KETOACIDOSIS WITH SGLT2 INHIBITOR USE IN A PATIENT ON THE ATKINS DIET: A UNIQUE PRESENTATION OF A KNOWN SIDE EFFECT
https://doi.org/10.4158/EP171860.CR
結論:
1. 胰島素阻抗是人體的一種保護機制,如果人體沒有胰島素阻抗,心肌受到的損害更大,你更「早死」。如果人體沒有胰島素阻抗,骨骼肌到的損害更大,你活動會受限,你更「早死」。以長期的觀點來看,胰島素阻抗保護你的「心臟」,讓你能持續活下來,保住你的「骨骼肌」,希望你能多增加體能活動,降低所謂的熱量中毒狀態(Caloric intoxicated state)。
2. 糖尿病的治療的大方向除了藥物治療之外,一定要配合生活型態的改變,減少高熱量高精緻飲食,少添加糖及增加體能活動等。
3. 糖尿病患者實行任何飲食法最好能夠和臨床醫師討論,進一步減少一些沒有必要的風險。
#胰島素阻抗
#高胰島素血症
#糖尿病
參考資料:
Insulin resistance and insulin hypersecretion in the metabolic
syndrome and type 2 diabetes:Time for a conceptual framework shift
https://doi.org/10.1177/1479164119827611
Insulin Resistance as a Physiological Defense Against Metabolic Stress: Implications for the Management of Subsets of Type 2 Diabetes
doi: 10.2337/db14-0694
Insulin resistance is a cellular antioxidant defense mechanism
doi: 10.1073/pnas.0902380106
Insulin Resistance and Aging: A Cause or a Protective Response?
doi:10.1093/gerona/gls145.
Insulin resistance: An adaptive mechanism becomes maladaptive in the current environment — An evolutionary perspective
https://doi.org/10.1016/j.metabol.2012.11.004
Insulin resistance protects the heart from fuel overload in dysregulated metabolic states
doi: 10.1152/ajpheart.00854.2012
